دیسک کمر یکی از مشکلات شایع در بین افراد است که میتواند باعث دردهای مزمن و محدودیت در حرکت شود.
دکتر فرهاد کرمیان به عنوان متخصص جراحی مغز و اعصاب علاوه بر جراحی، درمانهای غیرجراحی مؤثری را برای بیماران خود ارائه میدهد. این درمانها شامل تکنیکهای پیشرفتهای مانند اوزون تراپی و لیزر پلاسما برای درمان مشکلات دیسک و ستون فقرات است که در ادامه توضیح داده میشود.
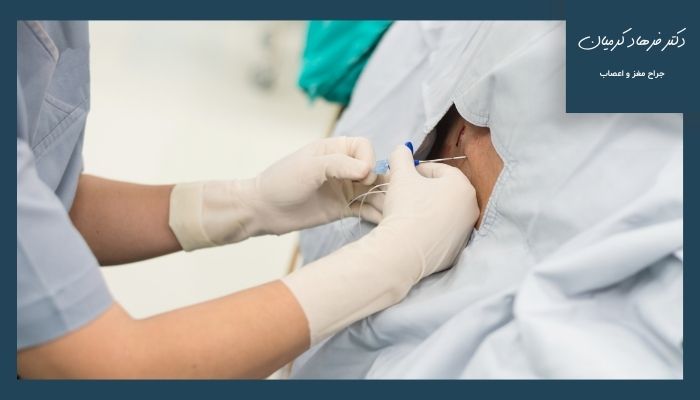
اوزونتراپی: اوزون تراپی دیسک کمر یک روش نوین و موثر برای درمان دردهای ناشی از مشکلات دیسک است. در این روش گاز اوزون به ناحیه آسیب دیده تزریق میشود تا با افزایش جریان خون و کاهش التهاب به ترمیم بافتها کمک کند. این روش میتواند در کاهش درد و بهبود تحرک بیماران مبتلا به مشکلات دیسک و دردهای رادیکولار مؤثر باشد.
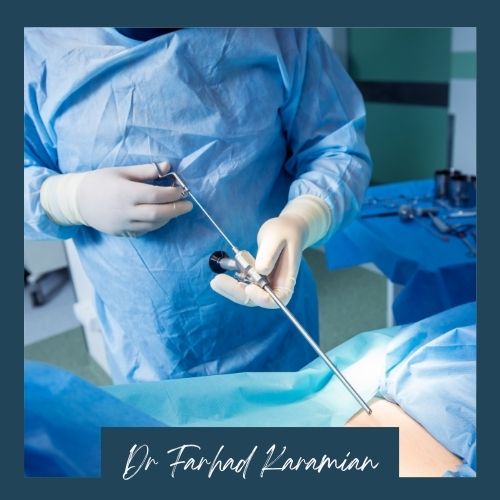
درمان دیسک با لیزر پلاسما: درمان دیسک با لیزر پلاسما یکی دیگر از روشهای پیشرفتهای است که دکتر کرمیان برای درمان مشکلات دیسک بهکار میبرد. این درمان از انرژی لیزری برای کاهش فشار و التهاب در دیسکهای ستون فقرات استفاده میکند. لیزر پلاسما با تحریک فرآیند ترمیم طبیعی بدن به کاهش اندازه دیسک و تسکین درد کمک میکند. این روش حداقل تهاجم و زمان بهبودی کوتاهی دارد و برای بسیاری از بیماران جایگزینی مناسب برای جراحی است.
فیزیوتراپی تخصصی: پزشک برای بیماران خود برنامههای فیزیوتراپی خاصی طراحی میکند که شامل تمرینات تقویتی برای عضلات کمر و شکم است. این تمرینات به کاهش فشار از روی دیسکها و بهبود وضعیت ستون فقرات کمک میکنند. فیزیوتراپی همچنین میتواند به پیشگیری از آسیبهای بیشتر کمک کند و در طول دوران نقاهت پس از درمانهای دیگر مؤثر باشد.
تزریق استروئید: تزریق استروئید به فضای اطراف نخاع نیز یکی از درمانهای رایج برای کاهش التهاب و درد شدید است. این روش میتواند برای بیمارانی که دردشان شدید است و به درمانهای اولیه پاسخ ندادهاند مفید باشد.
داروها: برای کاهش درد بعد از جراحی معمولاً از داروهای ساده مثل پاراستامول یا داروهای ضدالتهاب مانند ایبوپروفن استفاده میشود. در صورتی که درد شدیدتر باشد ممکن است پزشک داروهای خاصی مانند گاباپنتین برای کاهش درد عصبی یا داروهای استروئیدی برای کاهش التهاب را برای مدت کوتاهی تجویز کند.